L'hiver tourmente certaines personnes
editorial.overview
Qu’est-ce que l’urticaire au froid ?
L’urticaire au froid, appelée aussi « allergie au froid », est une forme particulière d’urticaire déclenchée par une exposition au froid. Bien que le terme « allergie » soit utilisé, il s’agit en réalité d’une pseudo-allergie, car aucun véritable allergène n’est impliqué. Contrairement aux allergies classiques, le système immunitaire ne produit pas d’anticorps comme dans le cas d’une allergie traditionnelle.
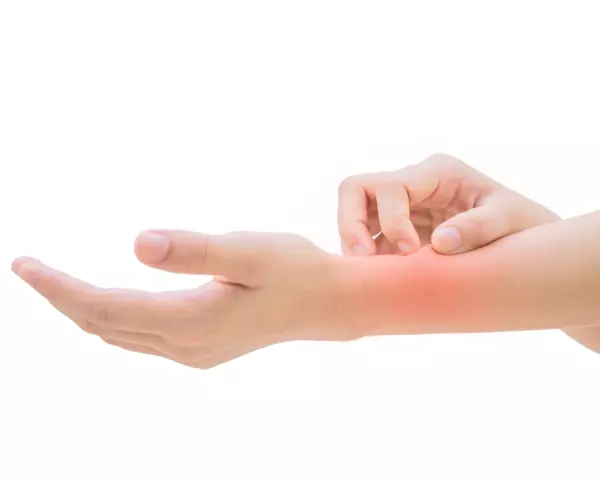
Ici, le déclencheur n’est pas une substance comme le pollen ou les poils d’animaux, mais un stimulus physique — par exemple, le vent froid, l’eau froide ou les basses températures en général. Cependant, le corps réagit de manière similaire : il libère de l’histamine, un messager chimique responsable des symptômes cutanés typiques tels que rougeurs, démangeaisons ou plaques (urticaire). Ces réactions surviennent précisément sur les zones du corps exposées au froid.
Avez-vous déjà eu des symptômes d'allergie au froid ?
Quelles sont les causes de l’urticaire au froid ?
L’urticaire au froid est provoquée par un contact direct avec des températures basses ou des objets froids. En réaction au froid, le corps libère de l’histamine, ce qui entraîne des manifestations cutanées comme des plaques (urticaire) et des démangeaisons. Le seuil de température déclencheur varie d’une personne à l’autre. En outre, un changement rapide entre températures chaudes et froides peut également déclencher des symptômes.
Cette condition est souvent associée à certaines infections. Les maladies comme les infections des voies respiratoires, la syphilis, la varicelle, le VIH et la mononucléose infectieuse (maladie du baiser) sont parfois des facteurs contributifs. De même, des infections urinaires ou d’autres infections virales peuvent causer des réactions similaires. Les symptômes s’atténuent souvent après le traitement réussi de l’infection sous-jacente, notamment par des antibiotiques.
La prise de certains médicaments peut également être un facteur déclencheur. Des analgésiques tels que l’ibuprofène, l’aspirine et le diclofénac, ainsi que les inhibiteurs de l’enzyme de conversion (IEC), les contraceptifs oraux et les antifongiques, sont souvent impliqués. Une prédisposition génétique est également soupçonnée dans certains cas, notamment lorsqu’une prévalence familiale est observée.
Outre le froid, d’autres facteurs peuvent entraîner des réactions similaires. Par exemple, l’urticaire cholinergique est déclenchée par une élévation de la température corporelle, due à une activité physique, des bains chauds, des aliments épicés, de la fièvre ou du stress émotionnel. La consommation d’alcool peut également aggraver ce type d’urticaire.
Enfin, l’urticaire au froid peut apparaître spontanément à tout âge et disparaître sans raison apparente. Elle est souvent associée à d’autres maladies, comme l’asthme, les allergies alimentaires ou d’autres formes d’urticaire, ce qui complique le diagnostic et le traitement.
Quels sont les symptômes de l’allergie au froid ?
Les symptômes de l’allergie au froid apparaissent généralement quelques minutes après une exposition au froid. Les manifestations les plus courantes incluent des rougeurs, des démangeaisons intenses et des plaques (urticaire) sur la peau, similaires à celles causées par une piqûre d’ortie. Les zones les plus touchées sont les parties du corps non protégées, comme les mains, le visage, le cou ou les pieds, surtout en hiver. Les muqueuses peuvent également être affectées, par exemple après la consommation d’aliments ou de boissons froides, entraînant des gonflements dans la bouche et la gorge, ce qui peut compliquer la déglutition et la respiration.
Certains patients signalent que les symptômes n’apparaissent qu’au moment de passer d’un environnement froid à un environnement chaud. En plus des symptômes cutanés, des symptômes généraux comme des maux de tête, des douleurs articulaires, une fatigue, des palpitations ou des difficultés respiratoires peuvent survenir, rendant les activités quotidiennes difficiles.
Dans les cas graves, le corps peut réagir violemment à un stimulus froid intense. Par exemple, un plongeon dans de l’eau glacée peut entraîner une chute soudaine de la pression artérielle, un arrêt circulatoire ou une perte de conscience, augmentant le risque de noyade. De telles réactions nécessitent une extrême prudence. Un choc anaphylactique, également possible, constitue une urgence vitale et nécessite une intervention médicale immédiate.
editorial.facts
- L'urticaire au froid est relativement fréquente et représente environ 15 % des urticaires d'origine physique.
- De nombreuses personnes sont touchées, surtout dans les pays nordiques comme la Scandinavie, les femmes étant environ deux fois plus souvent atteintes que les hommes.
- La durée moyenne de la maladie est de 5 ans.
- Statistiquement, une personne sur cinq est atteinte d'urticaire au cours de sa vie, et environ 20 % de ces cas sont déclenchés par le froid.
Comment diagnostique-t-on l’urticaire au froid ?
Le diagnostic de l’urticaire au froid repose sur divers tests visant à déterminer le seuil de tolérance au froid du patient. Ce seuil indique la température à partir de laquelle des réactions cutanées, telles que des plaques (urticaire), apparaissent.
Le test du glaçon est une méthode couramment utilisée. Un verre contenant des glaçons est appliqué sur la peau, généralement au niveau de l’avant-bras. Si des plaques caractéristiques se forment rapidement après l’exposition au froid, le diagnostic d’urticaire au froid est confirmé.
Un appareil électronique de test peut également être utilisé pour mesurer précisément la température à laquelle les symptômes se manifestent. Cette méthode fournit des résultats plus précis et aide le patient à identifier les températures à éviter. Ces tests sont généralement réalisés par un dermatologue ou un allergologue.
Comment traite-t-on l’urticaire au froid ?
Le traitement de l’urticaire au froid dépend des causes et des symptômes spécifiques de chaque patient. La première étape consiste à éviter tout contact avec le froid afin de prévenir les réactions. Si une infection sous-jacente est identifiée, des antibiotiques peuvent être prescrits pour réduire les symptômes.
Pour traiter les symptômes, divers médicaments sont utilisés. Les antihistaminiques et les antagonistes des leucotriènes sont souvent les premiers choix pour atténuer les démangeaisons et les réactions cutanées. Dans les cas graves, des pommades ou des injections contenant de la cortisone peuvent être administrées.
D’autres options incluent l’exposition à la lumière UV, qui peut améliorer les symptômes chez certains patients. La capsaïcine, un composé actif du piment, est également testée comme traitement symptomatique. Une approche innovante est la thérapie d’habitutation (« Hardening »), qui consiste à exposer progressivement le patient à des températures froides pour acclimater le corps. Cette méthode peut réduire la sensibilité au froid sur le long terme.
En cas de réactions sévères, un traitement d’urgence à base d’adrénaline peut être nécessaire. Les patients à risque doivent toujours avoir un autoinjecteur d’adrénaline (EpiPen) à portée de main.
Prévenir et soulager les symptômes de l’urticaire au froid : conseils pratiques
-
Évitez les températures froides et le contact avec de l’eau froide pour prévenir les symptômes.
-
Portez des vêtements chauds et isolants, notamment des bonnets, gants et chaussures doublées, pour protéger votre peau.
-
Protégez les zones exposées, comme le visage, avec des crèmes riches en lipides, qui renforcent la barrière cutanée contre le froid.
-
Évitez les aliments et boissons froids pour limiter les risques de réactions.
-
Maintenez une température ambiante confortable, entre 20 et 22°C. Évitez les variations soudaines de température dues aux chauffages ou climatisations.
-
Prenez des bains tièdes, mais pas trop chauds, pour apaiser les symptômes sans assécher la peau.
-
Évitez les douches froides et les saunas. Optez plutôt pour des bains chauds relaxants.
-
Gardez un kit d’urgence contenant de la cortisone et un antihistaminique pour réagir rapidement en cas de réaction allergique.
-
Adoptez une routine de soin adaptée, avec des produits nettoyants doux et des crèmes hydratantes, pour maintenir la peau hydratée et renforcer sa barrière naturelle.
Une allergie au froid peut être contraignante, mais elle représente également une occasion d’approfondir la compréhension de sa propre santé. Trouver des solutions personnalisées et échanger avec d’autres personnes concernées peuvent offrir un soutien précieux.